免疫チェックポイント阻害剤の課題 一部の人しか救えない現状
連載:【がん免疫チェックポイント阻害剤】臨床医として挑むがん治療の革新
2024.09.14
がん免疫チェックポイント阻害剤について国立がん研究センター東病院の葉先生が語る本連載、2記事目となる本記事は、免疫チェックポイント阻害剤の懸念点や課題についてです。
免疫チェックポイント阻害剤の懸念点
副作用
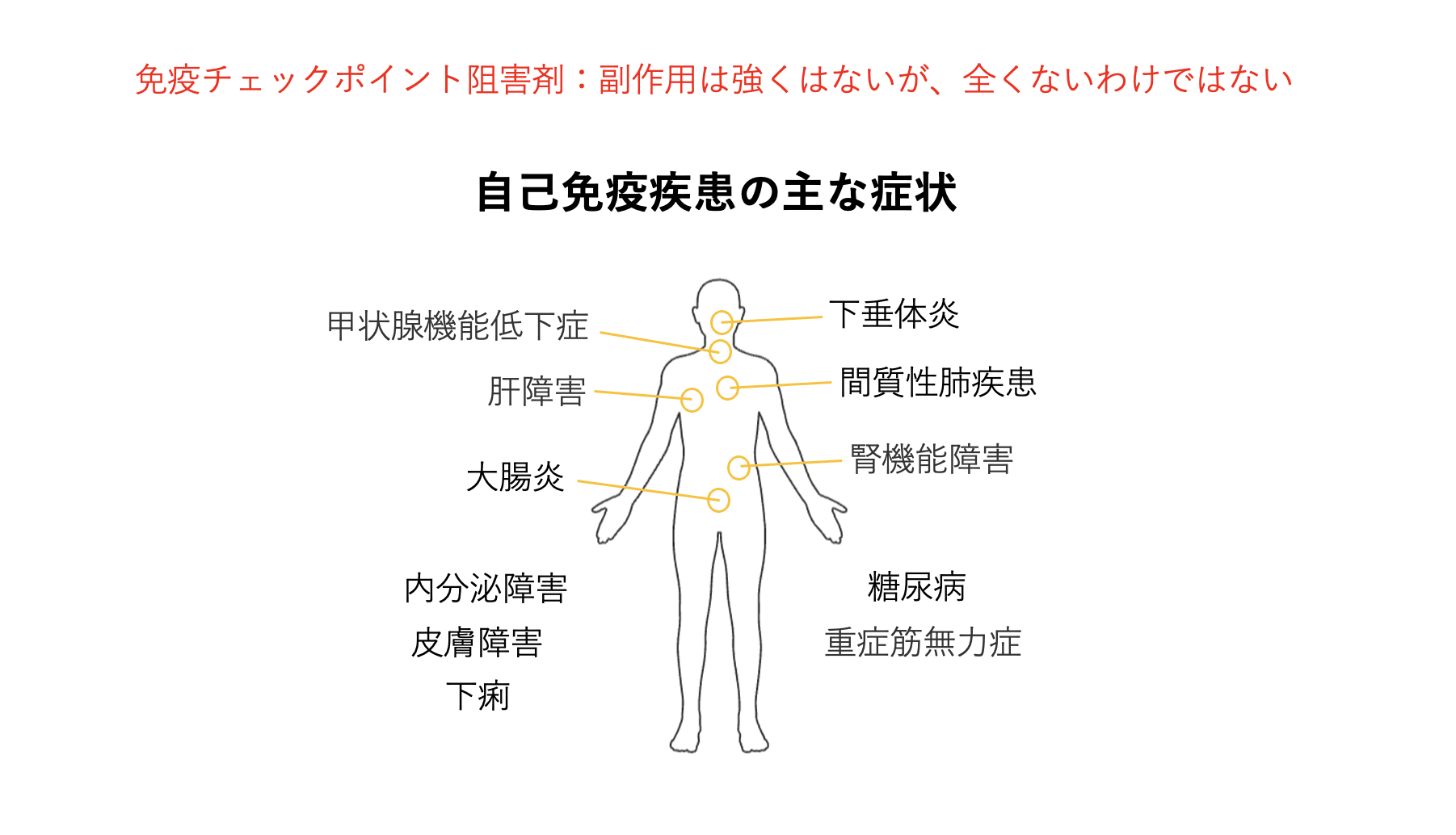
#01で述べたように、免疫チェックポイント阻害剤は殺細胞性抗がん剤と比べると副作用が強くはないです。しかし、副作用が軽く体に優しいというわけではありません。というのも免疫チェックポイント阻害剤は免疫を活性化させるが故に、正常な細胞に対しても免疫機能が作用して攻撃してしまうことがあるからです。そのようにして慢性的な自己免疫疾患を発症する確率が10〜20%ほどあります。それにより下痢や皮膚障害、内分泌障害などが引き起こされ、ときに致死的な副作用となるので注意が必要です。重篤にならないように、早期発見、早期対処をする必要があります。
免疫チェックポイント阻害剤は楽な治療なのだという誤解を招くことを防ぐため、私は免疫チェックポイント阻害剤を「免疫療法」ではなく、従来の抗がん剤と同じ「薬物療法」として説明しています。
免疫の仕組みが十分に解明されていない
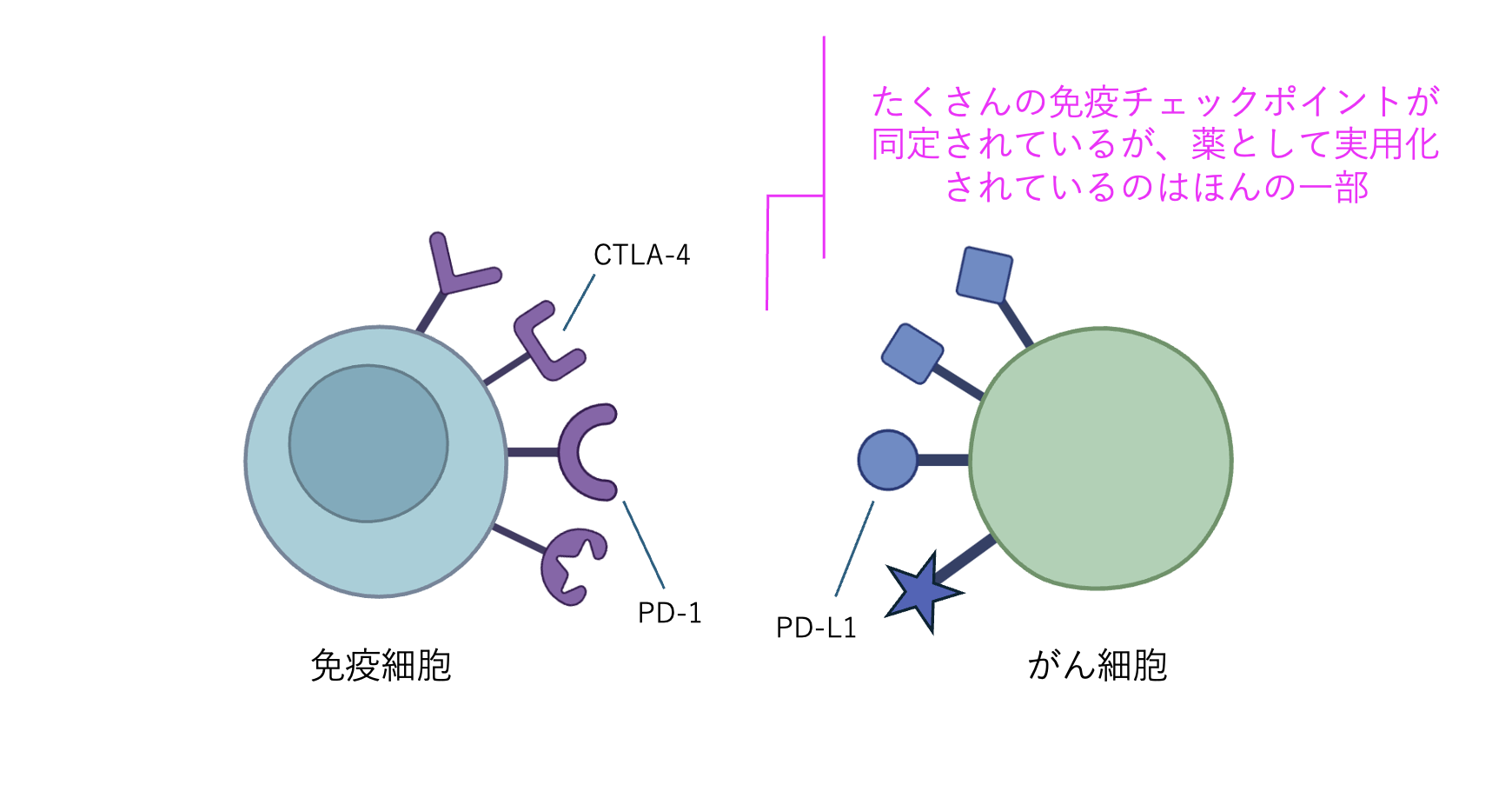
免疫機能の仕組みが十分に解明されていないことも懸念点として挙げられます。現在は、PD-1抗体、PD-L1抗体に加えてCTLA-4抗体の3種類の免疫チェックポイント阻害剤が使われています。しかし免疫チェックポイントとして働いているタンパク質はこれらだけではありません。他にもたくさんの免疫チェックポイントが同定されているのですが、薬として実用化されているのはその3種類だけなのです。その他の免疫機能の解明が進み、それに対する免疫チェックポイント阻害剤が開発されれば、より多くの患者さんを救えるようになると思います。
免疫チェックポイント阻害剤の課題
奏効率の低さ
免疫チェックポイント阻害剤はがん患者さんにとって希望の一つとなっていると思うのですが、患者さん全員に対して効果が期待できるわけではありません。上で述べたように、免疫機能の仕組みが十分に解明されていないというのが原因の一つに挙げられます。この課題を克服するためには、免疫機能の仕組みを解明する基礎研究の面からのアプローチが必要ですし、他の治療と併用することで治療の効果を高めるということも大事になってきます。特に後者に関しては、治験を通して良い組み合わせの治療を開発していく必要があると思います。
費用と適切な治療期間
免疫チェックポイント阻害剤は決して安くはありません。免疫チェックポイント阻害剤の一つであるオプジーボは1ヶ月あたりの費用が保険適用込み(医療費3割負担)で約19万円です。よってその適切な治療期間についてはしっかりと考えていかなければなりません。現在の治験では、薬剤の投与期間として2年間が一つの目安となっています。しかし、今の日常臨床において、様々な患者さんの経過を見てみると、ある程度効果が出ていても「薬をやめると悪くなるかもしれない」という考えから2年間投与を続ける担当医、あるいは投与継続を希望する患者さんもいます。そのような患者さんにとっては2年間が適切な治療期間でない可能性があります。費用が高額なので、半年や1年の使用でも十分な効果が出るかどうかの検討が必要です。そこで最適な治療期間を見つけていくというのが臨床上の課題であり、これを解決するための臨床試験を行なっていかなければならないと思っています。現在、国内でも免疫チェックポイント阻害剤の適切な治療期間を検討するための臨床試験が進行中です。
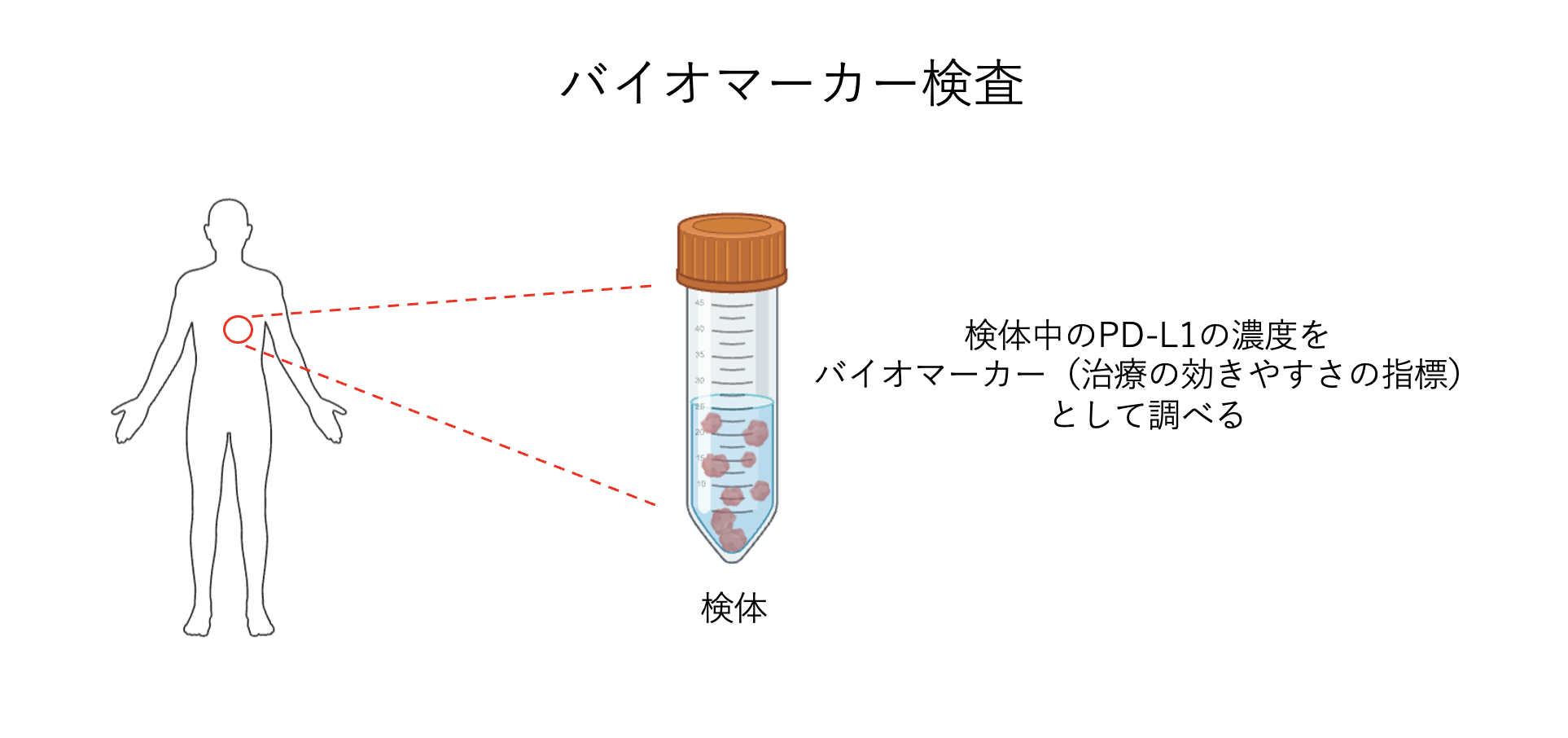
バイオマーカー検査
薬剤が効きやすいかどうかの指標をバイオマーカーといい、これを事前に調べることで治療に対する効果を予測できることがあります。これをバイオマーカー検査といいます。肺がんにおいては、免疫チェックポイント阻害剤のバイオマーカーとしては主にがん細胞で発現するPD-L1が用いられます。一般に、PD-L1の発現量が多い時は免疫機能から攻撃を逃れているがん細胞が多く存在するということ(#01を参照)なので、免疫チェックポイント阻害剤が効きやすいと言われます。よってそれを確認することが治療の方針の決定に繋がります。実際、PD-L1のバイオマーカー検査で強陽性と診断された患者さんに対しては、免疫チェックポイント阻害剤の奏効率が40%程度だと報告されています。従来の殺細胞性抗がん剤では単剤の奏効率が20%、複数を併用した場合でも30〜40%ほどなので、バイオマーカー検査によって治療の効果が上がることがわかります。
※奏効率…治療の効果が現れる確率
しかし、PD-L1が発現していなくても免疫チェックポイント阻害剤が効果を発揮することもありますし、逆にPD-L1がたくさん発現していても効果が出ないこともあります。その点では、PD-L1の発現量はバイオマーカーとして十分ではないと言えます。また、PD-L1が発現するがんは、肺がんや悪性黒色腫、腎細胞がんといったものに限られていて、胃がんや大腸がんではほとんどPD-L1が発現しないと言われています。こういったがんに対してはPD-L1はバイオマーカーとして不十分であると言えます。様々ながん種に対して、それぞれに有効なバイオマーカー検査の開発を進める必要があります。
<国立がん研究センター東病院>
ホームページ:https://www.ncc.go.jp/jp/ncce/index.html
所在地:〒277-8577 千葉県柏市柏の葉6-5-1
TEL:04-7133-1111(代表)











































![[がん治療の現状と課題]放射線治療の課題、秋元先生の取り組み #03](https://doctor-journal.com/wp-content/uploads/2024/02/06e0d7d2282c5b5f17ff718a92ca8b70-80x80.png)
![[がん治療の現状と課題]患者の懸念、医療制度の課題 #02](https://doctor-journal.com/wp-content/uploads/2024/01/f921745e9e011d0f14238fc3803310b9-80x80.png)