#01 「光を取り戻す」世界の挑戦 網膜色素変性症と各国の人工網膜技術
連載:失われた光を、再び。世界をリードする日本の「人工網膜」最前線
2025.11.22
現役大学生の公平な立場から先進的な医療情報をお届けする、先進医療チームのインタビュー記事。今回のテーマは「人工網膜」です。
網膜の機能を補うデバイスを目の中に埋め込むことで、 視力が0.01以下の患者さんの視力を復活させる人工網膜は、世界の中でも日本が最前線を走る治療です。
本連載で取材するのは、大阪大学大学院医学系研究科の森本壮先生。大学院生の頃に画期的な人工網膜の方式を考案して以来、長年この分野に情熱を注いでこられた人工網膜研究の第一人者です。
1記事目となる本記事は、人工網膜が対象とする深刻な目の病気「網膜色素変性症」と、それに対する様々な治療法についてです。
取材協力: 森本 壮 先生 (大阪大学 医学系研究科)

■略歴
1997年 大阪大学医学部医学科卒業
2001年 大阪大学大学院医学系研究科未来医療開発専攻 博士課程
2003年 日本学術振興会特別研究員
2005年 医学博士(大阪大学)
2008年 大阪大学大学院医学系研究科眼科学 医員
2009年 大阪大学大学院医学系研究科寄附講座視覚情報制御学 助教
2010年 大阪大学大学院医学系研究科感覚機能形成学 講師
2012年 大阪大学大学院医学系研究科感覚機能形成学 准教授
2019年 大阪大学大学院医学系研究科視覚機能形成学寄附講座 准教授
網膜色素変性症とその種類について
ーー「人工網膜」はどのような病気を対象としているのでしょうか
森本:「網膜色素変性症(※1)」という遺伝性網膜疾患を対象にしています。網膜(※2)にある光を感知する細胞(視細胞)が、遺伝子の異常によって壊れていく病気です。日本では難病に指定されており、約5,000人に1人の割合で発症すると推定されています。
※1 網膜色素変性症 … 医学的には「網膜色素変性」と呼ばれる。
※2 網膜 … 眼球の壁に張り付いたシート状の組織。光を感受し、中枢の神経系が読み取ることのできる電気的な神経信号へと変換する。
ーー網膜色素変性症に対する治療法にはどのようなものがあるのでしょうか
森本:まだ確立された治療法はありませんが、網膜色素変性症の進行度合いによって様々な治療法が検討、開発されています。
森本:まず、進行初期(視力:0.1以上)の患者さんには、「遺伝子治療」が行われて始めています。これは、病気の原因となっている特定の遺伝子変異に対し、正常な遺伝子を網膜の細胞に送り届けることで、視細胞が失われるのを防いだり、その機能を維持・改善させたりすることを目的とした治療法です。
森本:進行中期(視力:0.01~0.1)の患者さんに対する治療法としては、「光遺伝子治療」という治療が慶應義塾大学のチームによって研究、開発されているところです(※3)。これは、本来光を感じる視細胞がすでに多く失われてしまった場合に、その奥に残っている別の神経細胞(双極細胞や神経節細胞など)に、光に反応する特殊なタンパク質を作らせる遺伝子を導入する技術です。残った細胞に視細胞の代わりをさせることで、光の感覚を取り戻そうという試みですね。
森本:そして、進行後期(視力:0.01以下)の患者さんを対象に行うのが、「人工網膜」です。網膜の機能を補うデバイスを目の中に埋め込み、電気刺激を送ることで、全く目が見えないと言ってもいい状態から視覚を復活させる治療です。
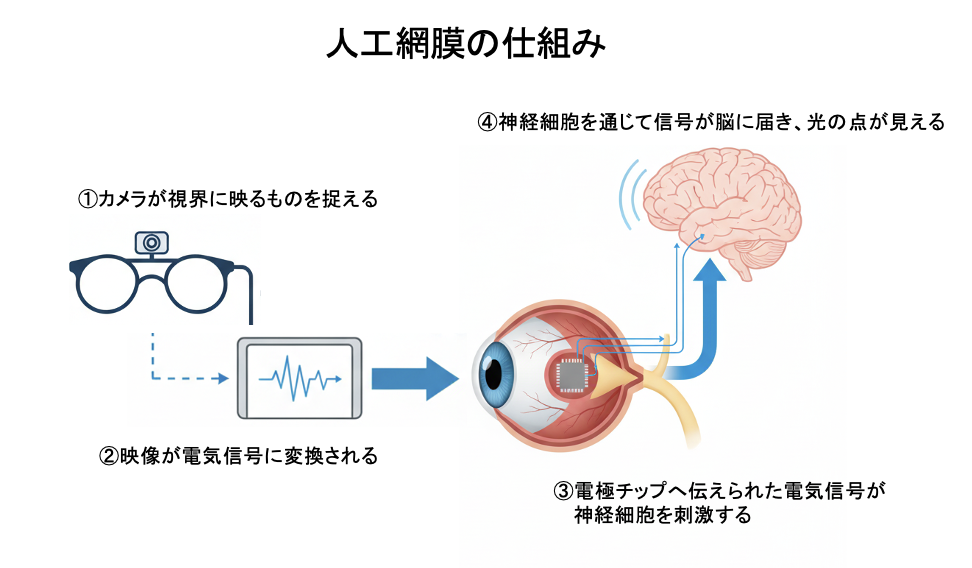
森本:詳しく説明します。まず患者さんのかけている専用メガネに取り付けられたカメラに映る映像がリアルタイムで電気信号に変換されます。それが体外の装置から、体内に埋め込まれたチップの電極に伝わります。それが視神経を刺激することで、脳に信号が伝わり、視覚が再現されるといった仕組みです。我々大阪大学の技術を含め、これまでに世界中で3つの人工網膜が開発されました。
今までに開発されてきた人工網膜技術
Argus II (アメリカ, 〜2019)
ーー今までにどのような人工網膜技術が開発されてきたのでしょうか
森本:現在までに開発された3つの人工網膜のうち、最初に開発されたのが、アメリカの南カリフォルニア大学のチームによって開発された Argus II という人工網膜です(※4)。これは網膜膜上にデバイスを埋め込む技術です。メガネに搭載されているカメラが捉えた映像を電気信号に変換し、網膜膜上のデバイスに送ります。その信号が視神経に伝わり脳に届くことで、患者さんはその画像を見ることができます。
※4 ArgusⅡの発表論文
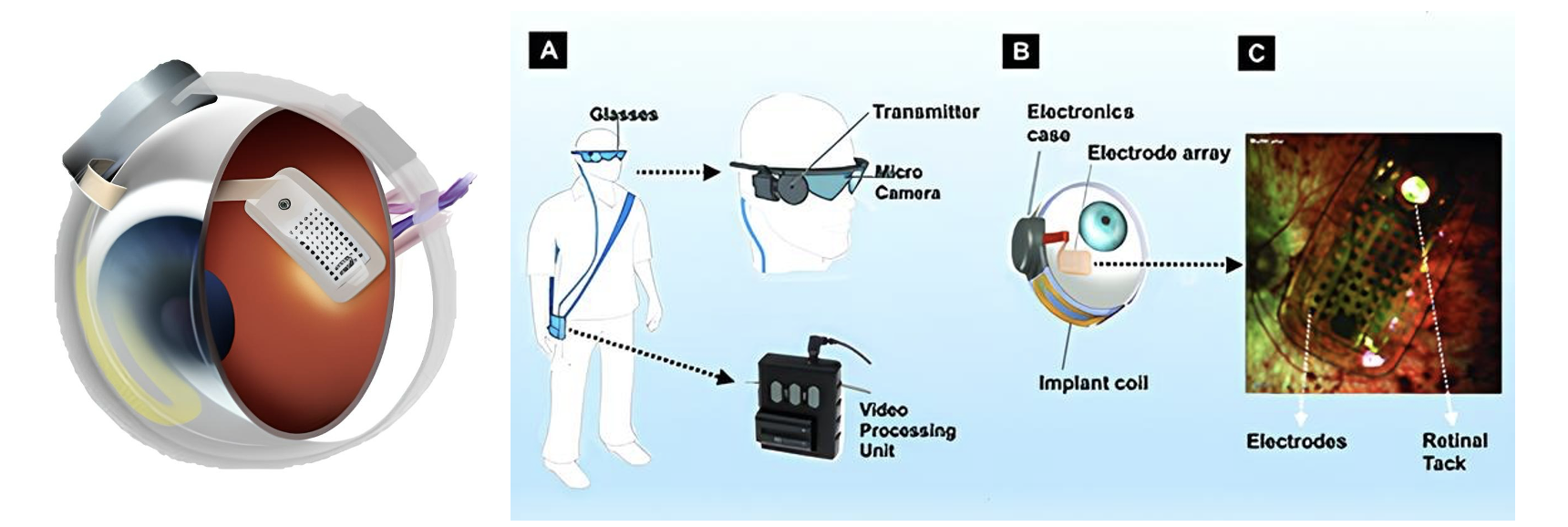
(ArgusⅡの概略図)
森本:この技術は、ヨーロッパ、アメリカ、メキシコ、韓国など世界中で実施され、これまでに350人ほどの患者さんに埋植されました。視力は最高で0.013、平均で0.003まで改善され、歩行の改善(部屋の入り口を見つける、直線の上を歩くことができるなど)を達成しました。しかし、網膜上に埋め込むことは、網膜を傷つける恐れがあり、3分の1ほどの患者さんで合併症が起きてしまいました。現在、ArgusⅡの事業は終了しており、開発チームは、網膜に刺激を送るのではなく、脳に直接刺激を送る人工視覚開発に取り組んでいるようです。
Alpha IMS(ドイツ, 〜2019)
森本:次に開発されたのが、ドイツの Retina implant AG 社発の Alpha IMS という人工網膜です(※5)。これは網膜膜下にデバイスを埋め込み、そこに電気信号を送る技術です。Alpha IMSはアメリカの ArgusⅡに比べると電極数が多いのが特徴です。
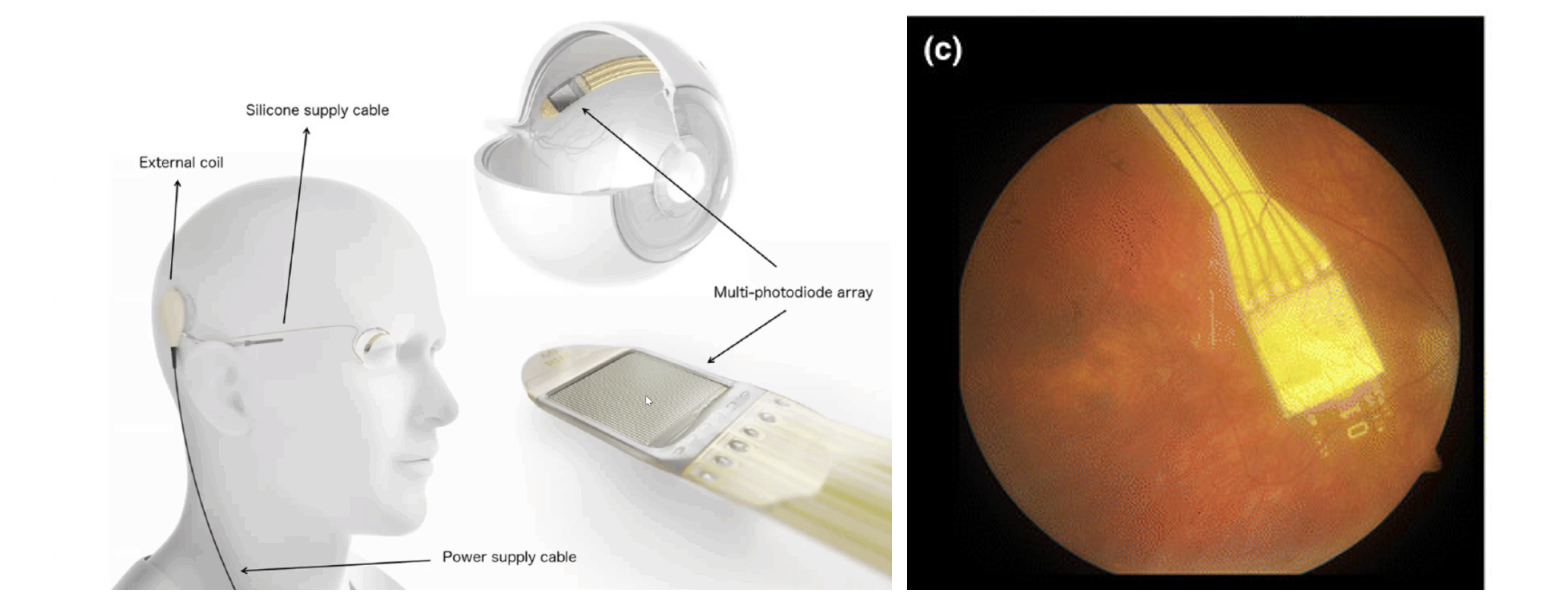
(Alpha IMSの概略図)
森本:この技術は、ドイツとアメリカの4施設にて、合計15名の患者さんに対して臨床試験が行われました。電極を多く使用したことで、アメリカの ArgusⅡよりも解像度の高い、最高視力0.027を達成しました。これは、テーブル上の食器を識別するほどの視力です。しかし、手術による合併症も4分の1の患者さんで起きてしまいました。また、網膜下のデバイスは、微細な摩擦や圧力により、耐久性が低くなりがちで、2年ほどしかもたないことが示されました。そのため認可も止まってしまい、2019年に開発の終了を発表しています。
脈絡膜上経網膜電気刺激法(STS法)(日本)
森本:そして、3つ目の人工網膜技術が、我々が開発した「脈絡膜上経網膜電気刺激法(STS法)」です。これは上の2つの技術と異なり、網膜の外側の脈絡膜上にデバイスを埋め込みます。
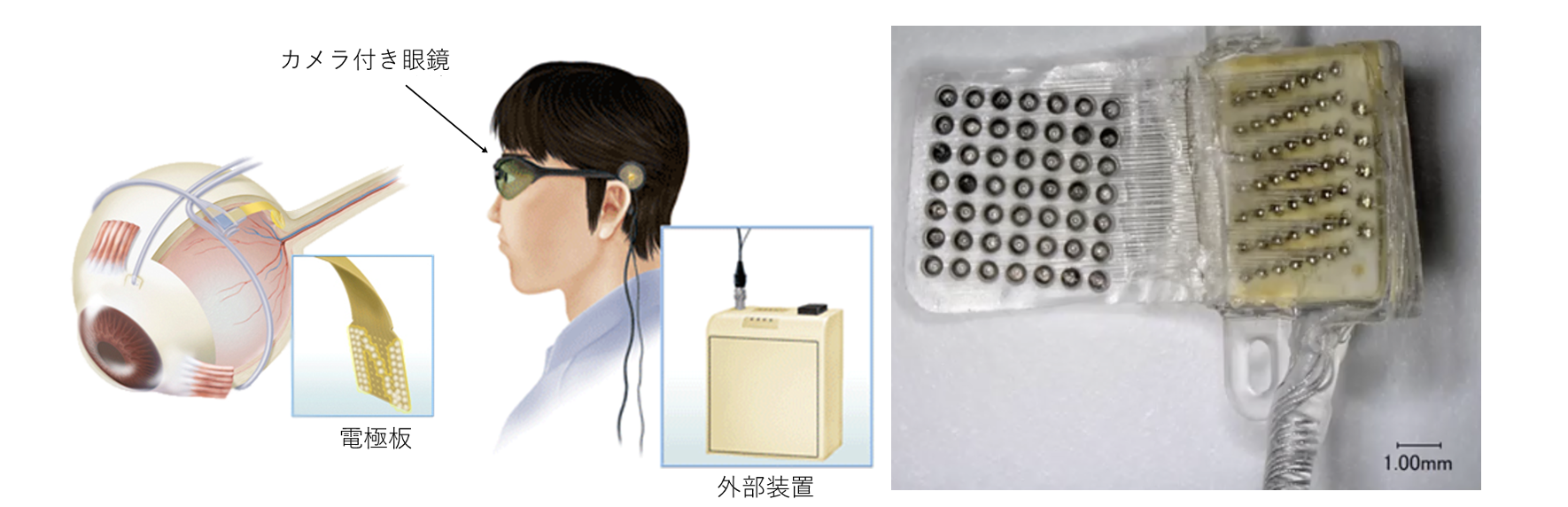
(STS法の概略図)
森本:視力に関しては、アメリカの Argus II と同程度の視力(歩行の改善)を達成しました。
森本:そして、何よりSTS法の優れている点は、安全性や安定性です。アメリカやドイツの技術と異なり、変性している網膜に直接接触しないため、安全性が格段に優れています。また、脈絡膜上は網膜上や網膜下に比べて、デバイスが壊れにくく、安定性も優れています。
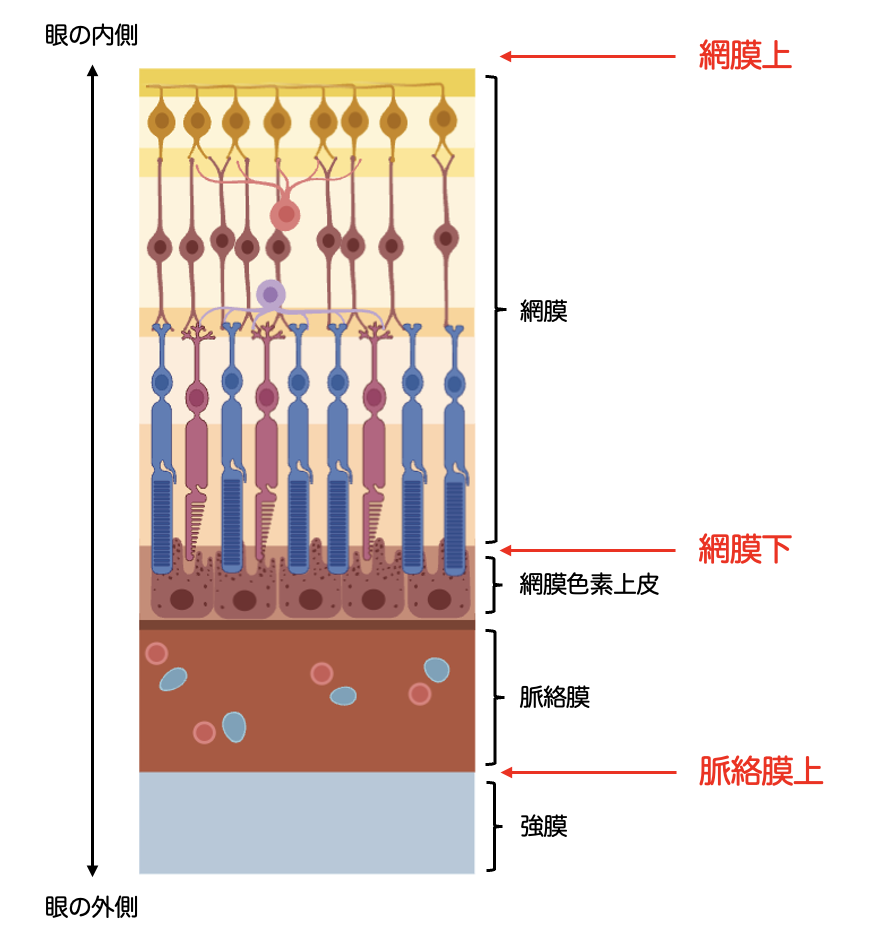
ーー網膜から少し距離を置いた場所に設置するからこそ、安全性と安定性を両立できるのですね。その一方で、網膜から距離があることで、刺激が神経細胞に届きにくくなるという課題はなかったのでしょうか?
森本:電極の形状を工夫することで、その課題を克服しました。脈絡膜上に埋め込む電極の先端を、健康サンダルのような突起状にすることで、脈絡膜を介していても刺激が網膜の神経細胞まで効率よく届くように設計したのです。この工夫により、臨床試験ではアメリカで実用化された ArgusⅡと同程度の解像度を達成することができました。
ーーこのSTS法が、実際に患者さんのもとに届くまでの今後のご予定はいかがでしょうか?
森本:このSTS法は2026年3月から株式会社ニデック(※6)が主導となって企業主導治験を行います。大阪大学と愛知医科大学と杏林大学の3施設で行う予定です。この治験で安全性や有効性を示すことで、この技術の実用化を目指してまいります。
iPS細胞を利用した再生医療
森本:進行後期の患者さんへの治療法としては、iPS細胞を利用した再生医療も注目されています。iPS細胞から作製した網膜シートを移植することで視機能を回復させる治療法です。現状では、iPS細胞を利用した再生医療よりも、人工網膜の方が臨床応用が進んでいます。
(#2へ続く)










































![[がん治療の現状と課題]放射線治療の課題、秋元先生の取り組み #03](https://doctor-journal.com/wp-content/uploads/2024/02/06e0d7d2282c5b5f17ff718a92ca8b70-80x80.png)
![[がん治療の現状と課題]患者の懸念、医療制度の課題 #02](https://doctor-journal.com/wp-content/uploads/2024/01/f921745e9e011d0f14238fc3803310b9-80x80.png)