新しいアプローチとしての再生医療とは。
2023.07.22
今回の取材先は、株式会社セルバンク代表取締役の北條元治氏。
再生医療を提供したいクリニックの支援を行うほか、自身でも多数の書籍を出版し、動画配信サービスで情報発信を行うなど、再生医療の普及に尽力なさっています。
本記事では再生医療について、どこがこれまでの治療法と違うのか、幹細胞を使った治療はどこまで研究されているのかを伺いました。
取材協力:北條元治氏
株式会社セルバンク代表取締役、東海大学医学部非常勤講師、形成外科医(1999年、専門医取得。更新せず失効)、医学博士
- 1964年:長野県出身
- 1991年:弘前大学医学部卒業。信州大学医学部付属病院勤務を経て、ペンシルベニア大学医学部で培養皮膚を研究。帰国後、東海大学医学部にて同研究と熱傷治療に従事。
- 2004年:細胞保管や再生医療技術支援を行う株式会社セルバンク設立。
- 2005年:RDクリニック開設に際し、培養皮膚の特許を供与。著書多数出版。

再生医療の考え方
—再生医療について、どのようなもので、外科、放射線、化学療法とどのように異なるのかを簡単に教えていただけますか?
北條:再生医療とは、細胞レベルで臓器や組織を再構築するものです。疾病の状態に人間が立ち向かう方法はこれまで主に二つありました。薬物治療、漢方もそうですけど、何か化学物質を体内に投与するという方法が一つ。それからもう一つは、外科的に切るという方法です。この二つの考え方は古くから存在していて、かなりの進歩を遂げてきた現代の医療技術も、基本的にはそのどちらかに当てはめられます。しかし再生医療はそのどちらにも当てはまらない、全く新しいアプローチです。
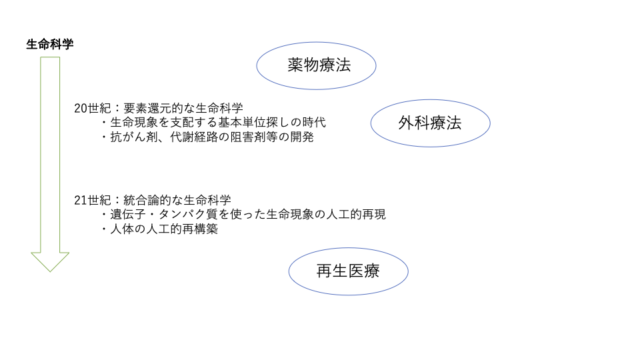
どのようにして組織を再構築するのか
北條:肌の再生医療の場合だと、皮膚の細胞をとってきて体外で培養・増殖させた後、生体移植します。そうすると皮膚をもう一度再構築することが証明されています。また、これを神経に応用すると、手術や薬では治らない脊髄損傷の後遺症が回復した症例が数多く報告されています。
—培養というのは細胞を通常よりも早く分裂させて増やしたりなどしているのでしょうか。
北條:基本的に細胞は、必要でない場合には安定した状態にあって、細胞分裂を停止しています。培養というのは、その安定な状態からセルサイクルを回してあげて、細胞分裂するステージに入れるということです。
幹細胞治療
—再生医療には幹細胞が利用されているという認識ですが、幹細胞にはどのような機能・能力があるのでしょうか?
北條:幹細胞というと今の日本では、何にでもなれるもの、というような奇妙な印象があると思います。しかし我々が言う幹細胞というのはシンプルな概念で、“asymmetric division”つまり非対称性の分裂をするものは全て幹細胞なんです。
—非対称性分裂とは?
北條:非対称分裂とは、違うものに分裂する能力のことです。例えばある幹細胞は、自分自身を複製するとともに自身とは異なる細胞も生み出します。そして初めの幹細胞は分裂するのでなくなります。これを繰り返すと、幹細胞の数は一定に保たれたまま分化した細胞が次々と生み出されることになります。
新たに生み出された細胞が幹細胞である場合もあります。ただ、この時にできる幹細胞は生み出す細胞の種類が少なくなっています。最終的に我々の体を構成しているのは、このように分化能の狭められた細胞です。なので例えば間葉系幹細胞であれば、骨や脂肪、軟骨ぐらいにはなりますが全ての細胞になれる訳ではないです。
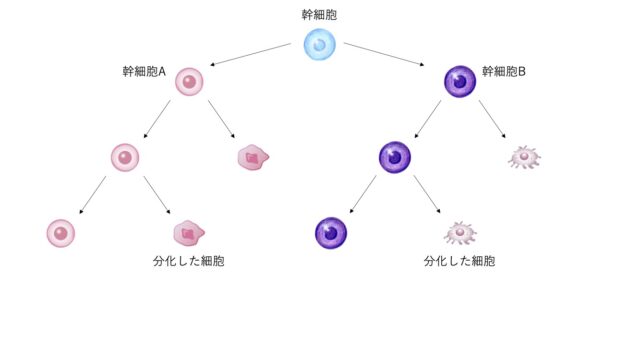
現時点での幹細胞の使われ方
北條:個人的には、今実際に行われている幹細胞での治療というのは、いわゆる免疫抑制とか、擬似的なステロイドのように使われるのが一番多いかと思います。皮膚の元になりうる幹細胞とはいえ、そのように免疫抑制剤として働くものを皮膚に投与しても、単純に皮膚になるとは考えにくいと思います。
—それは先行研究の結果などを踏まえての知見でしょうか?
北條:幹細胞を心筋梗塞などに投与して心筋の再生を促すという大規模な研究がヨーロッパで行われたんですが、それはできないということにはなっています。ただ変形性膝関節症に関しては『Cell』という雑誌では効くという報告があがっていて、その機序はおそらく炎症の抑制だろうと言われています。
幹細胞というのは様々な細胞に分裂してきますので、非自己を免疫的に寛容する、自分と違う性質を持つものを攻撃しない領域を作らないと幹細胞が分裂しません。おそらくそのような炎症を治める効果で病気の治療を助けているのだろうというのが現時点での知見です。
—免疫を抑制するということは、幹細胞をむやみに投与すると感染症にかかりやすくなるということはないのでしょうか?
北條:ステロイドのように全体的に免疫を落とすということではありません。例えば膝が痛いというのは何か感染が起こっているわけではなく、自己免疫疾患に近いような状態です。幹細胞は自己免疫疾患の症状改善に効果があると言われています。
続く











































![[がん治療の現状と課題]放射線治療の課題、秋元先生の取り組み #03](https://doctor-journal.com/wp-content/uploads/2024/02/06e0d7d2282c5b5f17ff718a92ca8b70-80x80.png)
![[がん治療の現状と課題]患者の懸念、医療制度の課題 #02](https://doctor-journal.com/wp-content/uploads/2024/01/f921745e9e011d0f14238fc3803310b9-80x80.png)